診療内容


Surgery for cerebrovascular disease
当院の脳血管障害治療チームでは、脳卒中拠点病院として、くも膜下出血や脳出血・脳梗塞などの脳卒中に対し、24時間救急入院・検査・手術が可能な体制を万全に整えております。
特に、脳神経外科専門医と脳卒中専門医の両方の資格を持つスタッフ、血管内治療専門医の資格を持つスタッフが常時オンコール体制で待機しており、治療方針の決定から手術まで、迅速かつ適確に対応しております。
☆重症の方や全身状態の良くない方でも、救命センターと密に連携して集学的な全身管理を行う体制をとっており、治療成績の向上を可能にしております。
脳ドックなどで発見された無症候性の未破裂脳動脈瘤や、脳梗塞の前兆症状などで見つかった虚血性脳血管障害に対しての予防的手術も、徹底した安全管理のもとで、積極的に行っております。
すべての疾患について、開頭手術、血管内治療、定位手術、ガンマナイフと、あらゆる治療オプションから、最も適した治療法を選び、さらに必要に応じてこれらの治療を組み合わせて、大学病院ならではの集学的な治療を行っております。
とくに大学病院ならではの手術支援設備として、ナビゲーションシステム、ドップラー血流計、術中蛍光血管撮影装置、誘発電位モニタリング、術中脳血管撮影、神経内視鏡、などを完備し、徹底した安全管理のもとに手術を行っております。
担当:池田 剛、斉藤 克也、阿久津 善光
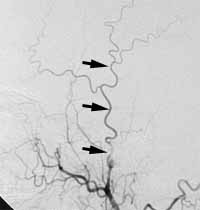
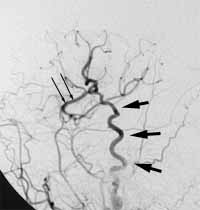
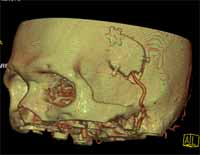
1) くも膜下出血、未破裂脳動脈瘤:開頭クリッピング術、動脈瘤コイル塞栓術など
2) 脳動静脈奇形:開頭による摘出術、ガンマナイフ治療、血管内手術
3) 脳出血:開頭による血腫除去術、CTを用いた定位的血腫吸引術
4) 虚血性脳血管障害(脳梗塞及びその前兆発作、もやもや病):脳血管バイパス術、頚動脈内膜剥離術、血管内手術
以上のうち、血管内手術については、血管内治療のページもご覧下さい。
脳動脈瘤は、脳に血流を送る血管(動脈)にできた壁の非常に薄い小さなコブで、破裂するといわゆる「くも膜下出血」をおこし、しばしば命取りになるものです。くも膜下出血となってしまった場合には救急での入院となり、緊急治療の対象となります。
一方、脳ドックなどのスクリーニング検査で見つかる、「未破裂脳動脈瘤」は、ほとんどの場合コブそのものによる症状はないため、見つかった場合でも先手を打って予防的に「先制治療」をした方がよいのか、それとも経過観察した方がよいのかはケースバイケースで、その判断は経験豊富な専門医に仰ぐべきものです。
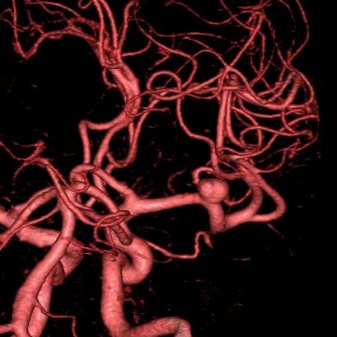
当施設では、脳動脈瘤の治療にあたり、開頭して行うクリッピング術と血管内治療(コイルによる動脈瘤塞栓術)のそれぞれの利点を生かし、専門スタッフがその治療にあたっています。治療数は全国有数となっています。
| 治療年 | 2020 | 2019 | 2018 | 2017 | 2016 | 2015 | 2014 | 2013 | 2012 | 2011 |
| クリッピング数 | 99 | 102 | 95 | 114 | 110 | 131 | 124 | 141 | 108 | 105 |
| 破裂 | 28 | 30 | 28 | 32 | 37 | 45 | 40 | 49 | 49 | 54 |
| 未破裂 | 71 | 72 | 67 | 82 | 73 | 86 | 84 | 92 | 59 | 51 |
| コイル塞栓術 | 9 | 24 | 20 | 12 | 12 | 13 | 14 | 14 | 13 | 16 |
| 破裂 | 5 | 12 | 10 | 2 | 1 | 6 | 4 | 6 | 7 | 12 |
| 未破裂 | 4 | 12 | 10 | 10 | 10 | 7 | 10 | 8 | 6 | 4 |
| 総数 | 108 | 126 | 115 | 126 | 122 | 144 | 138 | 155 | 121 | 121 |
開頭クリッピング術では、動脈瘤手術経験総数2061例(うち未破裂脳動脈瘤経験数1022例;2021年7月現在)の専任スタッフが、手術を担当しています。
過去10年間の前方循環の未破裂動脈瘤に対する開頭クリッピング術では、半身不随や失語症などの重い後遺症の発生は皆無でした。運動誘発電位をはじめとした電気生理学的モニタリング、インドシアニングリーンを用いた術中蛍光血管造影などをすべての手術で行うことにより、脳動脈瘤の予防治療で大きな後遺症をきたす危険性は(例外的な場合を除いて)ほぼなくなったといっても過言ではないでしょう。
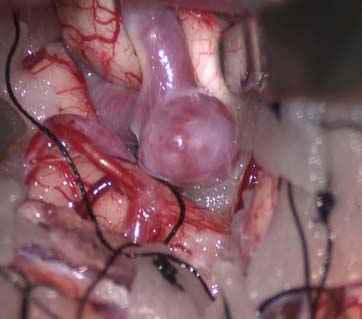
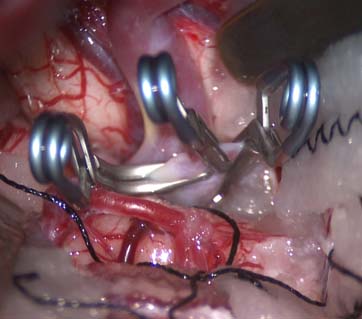
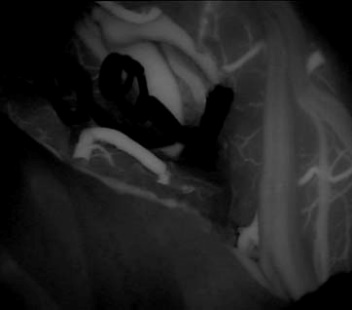
正常の脳血管を温存できない可能性がある症例に対しては、脳血管バイパス(血管吻合)術を併用した手術を行っております。過去10年間の症例で見ると、血栓化巨大動脈瘤の占める割合は4.6%、10mm以上の大型動脈瘤の占める割合は9.8%でした。
脳動静脈奇形とは、脳に酸素を送る動脈(いわば上水道)と、使用済み血液を心臓に戻す静脈(いわば下水道)が、途中の毛細血管を経ずに、異常な血管で直接つながった状態のもので、加齢に伴う変化ではなく、生まれた時から存在する病変です。
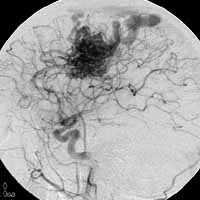
異常血管にかかる負荷のため、異常血管が破綻して脳出血をひきおこす病変です。てんかん発作や頭痛の原因となることもあります。脳のなかのどの場所にどれくらいの大きさの奇形があるのか、によって、経過観察した方がよいのか、治療した方がよいのか、治療するとしたらどの方法が良いのか(開頭手術か、血管内手術か、ガンマナイフ治療か)、が異なります。当施設では、手術的摘出とガンマナイフによる定位放射線治療の両方に精通した専門スタッフにくわえ、血管内治療の専門スタッフが万全の体制で臨んでおり、大学病院ならではの集学的治療が可能となっており、開頭手術・血管内治療・ガンマナイフの3つの組み合わせによって、ほとんどの脳動静脈奇形が安全に治療可能となりました。
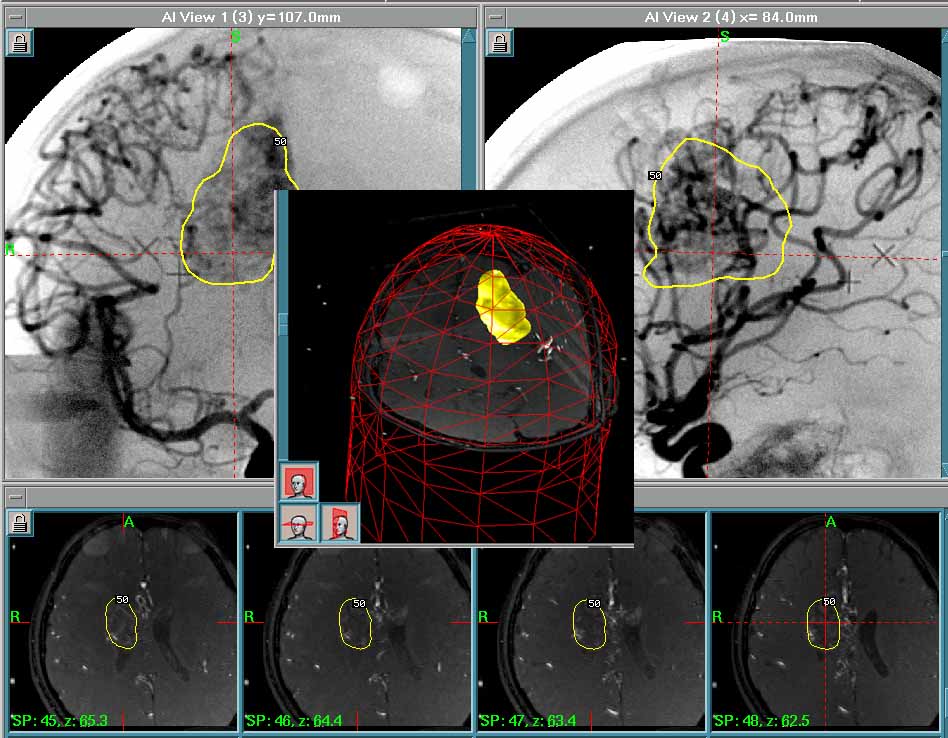
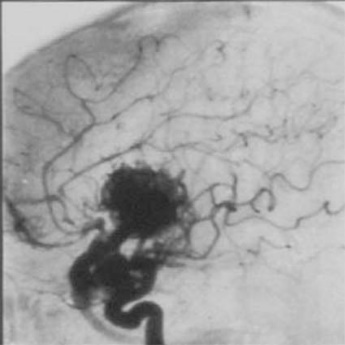
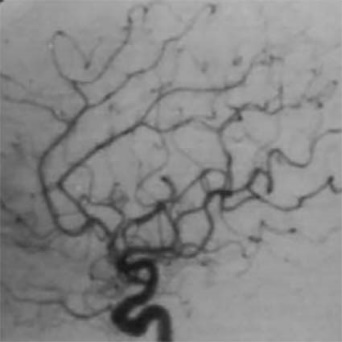
脳出血に対しては、開頭血腫除去術と定位的血腫吸引術とを状態に応じて使いわけ、治療を行っています。 発症後早期にリハビリテーション(機能回復訓練)を開始する点が、治療プログラムの特色となっており、社会復帰率を高める大きな要因となっています。
脳虚血性疾患には、脳そのものの血管が動脈硬化のために狭くなったり詰まってしまったりするもの、脳に血液を送る大元の頚部の頸動脈が動脈硬化で細くなってしまうもの、などがあります。「もやもや病」とは、脳そのものの血管が、動脈硬化とは関係なくじわじわと細くなって詰まっていってしまい、代わりの迂回路として細い異常血管が脳の中にできてしまう病気で、血管が詰まって血流不足となりいわゆる脳こうそくを起こしたり、逆に迂回路の異常血管が破綻して脳出血を起こしたりします。
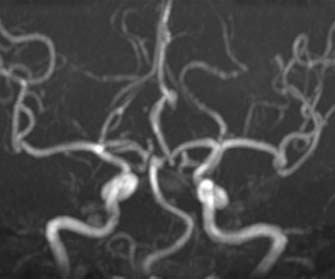
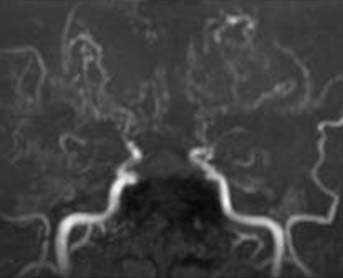
こういった様々な疾患に対して、脳血流検査および脳血管撮影などの結果から、脳神経外科および脳神経内科の脳卒中専門医・指導医による合同カンファレンスで厳密に適応を検討し、治療経験豊富な専門スタッフが血行再建術(いわゆる脳血管のバイパス術)や血管内治療を行っています。脳梗塞超急性期(発症後早期)の血栓溶解術・血栓回収術にも24時間体制で積極的に取り組んでおり、脳卒中センターとしての重要な役割を担っております。(血管内治療のページを参照)