診療内容


担当:阿久津 博義、黒川 龍、柴尾 俊輔、森永 裕介
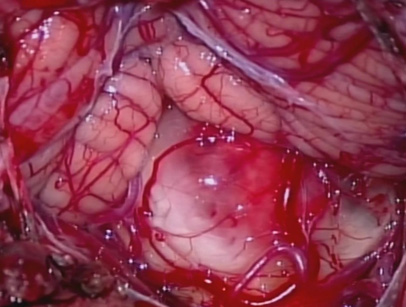
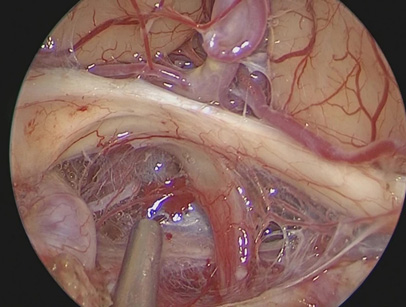
脳腫瘍の手術の多くは頭の骨をあける開頭手術になりますが、下垂体腺腫など鼻から到達しやすい場所の腫瘍では昔から鼻からの手術(経鼻的手術、経蝶形骨洞法)が行われてきました。しかしながら、近年の内視鏡の画質の向上・手術器械や手術技術の発展に伴い、経鼻的手術が内視鏡で行われるようになり(経鼻内視鏡手術)、それに伴って頭蓋咽頭腫・頭蓋底髄膜腫・頭蓋底脊索腫・神経鞘腫・眼窩内腫瘍・副鼻腔悪性腫瘍などの頭蓋底部の脳腫瘍や副鼻腔腫瘍(頭蓋底腫瘍)に対して経鼻内視鏡手術が幅広く用いられるようになり、開頭せずに経鼻的なより低侵襲で負担の少ない手術が可能になる例が増えてきました。
主任教授の阿久津は前任地の筑波大学で2009年に耳鼻科医と合同で行う経鼻内視鏡手術をいち早く導入し、約1000件の手術を行ってきました。特に頭蓋底腫瘍に対する経鼻内視鏡手術に関しては国内でも有数の経験があるため、他の大学病院や基幹病院での手術や学会・講演会などで多くの脳神経外科医や耳鼻科医の教育・指導を行ってきました。
2021年7月1日からは当院に赴任し、最新型の4K内視鏡やドリルシステムをはじめとした専用の器械を導入し、経鼻内視鏡手術経験が豊富な当院の耳鼻科医とチームを結成し、手術を行っています。この手術においては、鼻・副鼻腔の機能を保ちながら手術の操作空間を作る上で、耳鼻科医との連携は不可欠です。欧米ではそのようなチームでの手術が主流になってきていますが、日本では慣習などもあってなかなか普及していないという現状があります。
また、この領域の治療は手術だけでは不十分で、先端巨大症・クッシング病・TSH産生下垂体腺腫・プロラクチノーマなどの下垂体ホルモン分泌過剰に対する薬物療法、下垂体機能低下症・尿崩症等に対するホルモン補充療法、またそれらのホルモン分泌異常に伴う全身合併症の治療も同時に行う必要があります。また、小児の患者さんにおいては、身体発育・性腺機能の発達なども含めてきめ細かな治療が必要になります。当院では内分泌代謝内科や小児内分泌の専門科と連携して術前術後の内分泌の評価・治療を行う体制が整っています。
頭蓋底腫瘍の一部では悪性のものもあり、また良性腫瘍でも周囲に浸潤して手術で取り切れない腫瘍などでは放射線治療が必要になることもあります。当院は定位放射線治療の一種であるガンマナイフの設備を有している数少ない大学病院の一つであり、必要に応じてガンマナイフ治療を行えますし、筑波大学等と連携して陽子線治療をはじめとした粒子線治療も行うことができます。
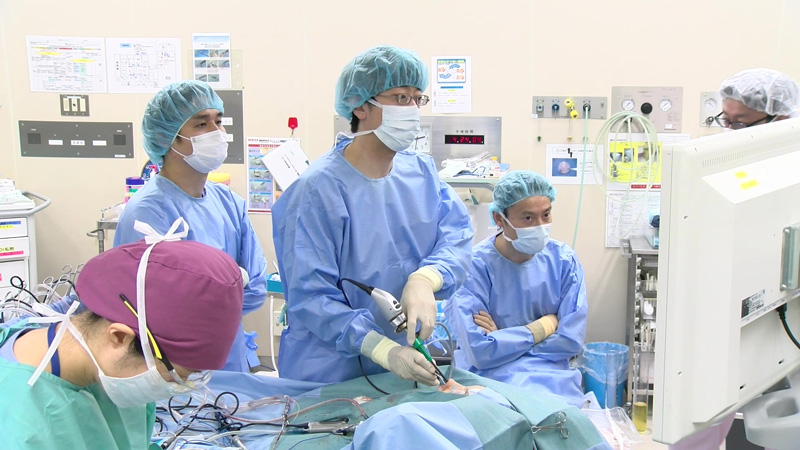
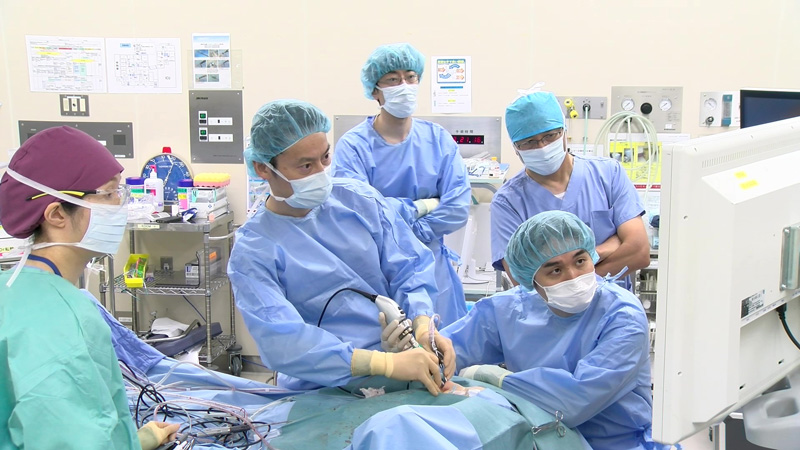
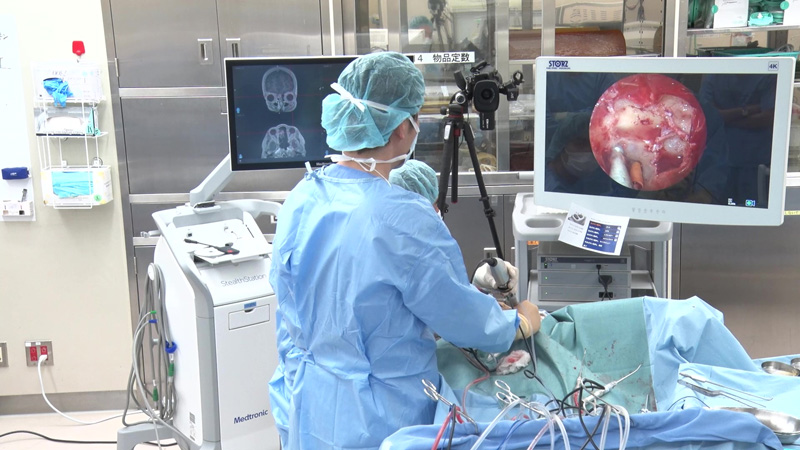
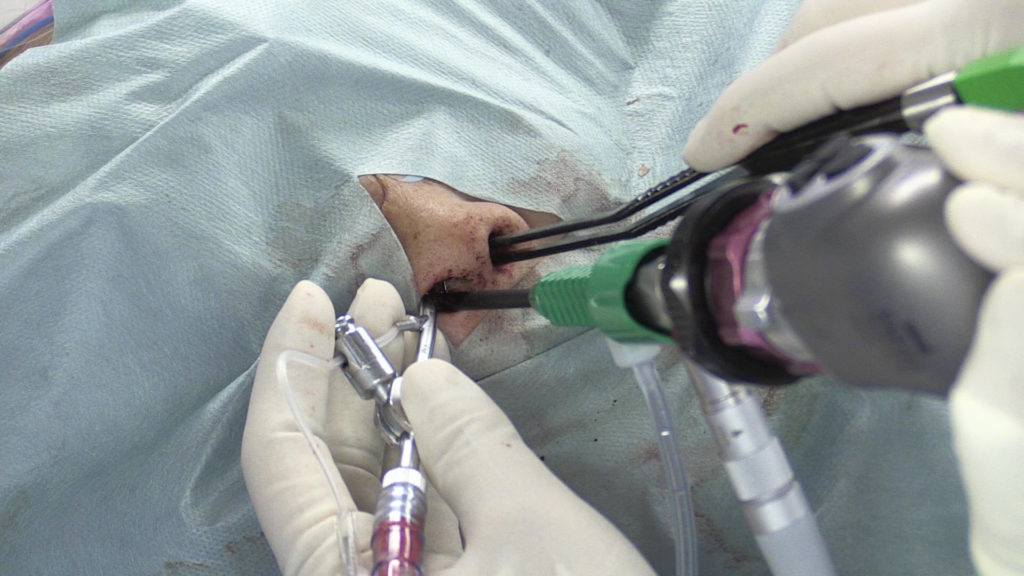
担当:阿久津、黒川
頭蓋底髄膜腫、神経鞘腫、頭蓋咽頭腫、脊索腫、眼窩内腫瘍、脳幹部海綿状血管腫などの頭蓋底部良性脳腫瘍では、経鼻内視鏡手術では到達できない部位の腫瘍や、脳の血管を巻き込んでいる腫瘍、非常に大きくかつ血流が豊富な腫瘍など、開頭手術の方が有利な場合もあり、その場合には開頭手術を行います。頭蓋底腫瘍の開頭手術では、腫瘍摘出の際の脳の圧迫を最小限にするために、経錐体骨法、眼窩頬骨到達法、経乳突洞法、経後頭顆法など含めた頭蓋底手術の技術を用いた手術を行っています。その際に特に大切にしていることは、良性の脳腫瘍では患者さんの神経機能を悪化させないことを最優先にすることです。そのためには手術技術のみならず、各種の術中神経機能モニタリングも重要です。もちろん安全に全摘出ができる場合には全摘出を目指しますが、神経機能を悪化させる可能性がある場合には、あえてわずかに腫瘍を残すこともあります。良性腫瘍の場合には、腫瘍が大部分摘出(亜全摘出)されていれば、わずかな腫瘍を残しても腫瘍が再増大しないこともあります。もし経過観察中に残存腫瘍が増大傾向になる場合にはガンマナイフ等の定位放射線治療を行うことで大抵の場合は腫瘍を制御できます。
また、眼科・耳鼻科領域の頭蓋底悪性腫瘍に対しては頭蓋底の一塊切除を原則とした根治手術を他科と合同で行っています。この場合は機能温存よりも腫瘍切除が優先されますので、良性腫瘍の場合とは方針が異なります。
これらの頭蓋底腫瘍の手術においては、正確な解剖の知識に加えて、静脈還流障害や髄液漏などの合併症を起こさないための様々なノウハウが必要です。また、経鼻内視鏡手術を含めた様々な手術法の中でどの方法が最適なのか、脳幹・脳神経・血管と腫瘍が癒着している場合に、摘出範囲をどこまでにすれば神経機能の障害を出さずに済むのか、などを術前画像診断・術中の状況に応じて判断できるようになるためには豊富な治療経験が必要になります。
頭蓋底腫瘍に対して、経鼻内視鏡手術と開頭手術の両方の手術経験が豊富にある術者は国内でも稀有です。 当院では頭蓋底腫瘍に対する開頭手術と経鼻内視鏡手術の両方の手術経験が豊富なスタッフが手術を行うことで合併症のリスクを最小限にしつつ腫瘍を最大限摘出できるようにしています。
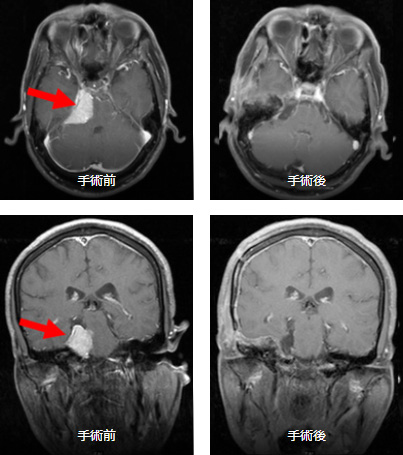
上段は頭部を水平に切った断面図
(左:手術前、右:手術後)
下段は頭部を顔面に平行に切った断面図
(左:手術前、右:手術後)
左の画像で脳のほぼ中央にある白い部分が腫瘍です(矢印)。術後の画像では腫瘍が全摘出されていることが分かります。